乳癌に限らず、癌には、浸潤、転移、再発という特徴があります。
乳癌が、周囲の組織に食い込むことを言います。 乳癌の多くは、乳汁が流れる乳管の上皮細胞から発生しますが、上皮内のみにとどまる非浸潤癌から、次第に乳管上皮を食い破って周囲の乳腺組織、脂肪、筋肉へ食い込む浸潤癌に進行します。上皮を超えて浸潤する浸潤癌では、血管やリンパ管へも浸潤し、転移を起こす可能性があります。血管やリンパ管に浸潤する事を脈管侵襲といい、脈管侵襲が高度に認められる場合は全身に転移している可能性が高いと考えらます。
他の臓器に乳癌細胞が飛んで、生着して増殖することです。
乳癌の転移には次の様なパターンがあります。
(1) 血行性転移:癌細胞が血液中に入り、他の臓器(骨、肺、肝、脳など)に転移するもの
(2) リンパ行性転移:リンパ液の流れに入り、腋窩(脇の下)や頚部のリンパ節へ転移するもの。腋窩のリンパ節は、浅いところから深いところまで、3段階に分類されています。
(3) 播種:癌細胞が腹腔内(お腹の中)や胸腔内(胸の中)に撒き散らされたように広がっていくもの。肺転移や肝転移から広がる事が多い。また、液体が貯留する事が多く、この場合、癌性胸膜炎や癌性腹膜炎と呼ばれます。
このような遠隔転移の60 - 70%は骨への転移ですが、骨やリンパ節への転移は生命危険度が少なく、一方、肝、肺、脳などへの転移は生命危険が大きく、転移再発の部位により対応が大きく異なります。いずれの場合も、全身療法を行うことになります。また、骨転移の場合に、痛みや神経などの圧迫症状がある場合には、放射線療法を症状緩和のために行うこともあります。
手術で肉眼的、顕微鏡的に取り切れたと思っていても、数ヶ月から数年を経過してから再び癌がでてくることをいいます。
乳癌は、5年以内、とくに2-3年以内の再発が多く、これを早期再発といいます。しかし、術後5年、時には10年以上たってから再発することもしばしば見られ、これを晩期再発とよんでいます。特に、女性ホルモン受容体が陽性のLuminal(ルミナール)型乳癌は、晩期再発しやすいのが特徴です。
手術をした同じ乳房や場所に出てくる局所再発と、離れた他の臓器に出てくる転移再発があります。いずれの場合も、手術の時点で、すでに細胞レベルの遺残や転移があるのですが、小さすぎて肉眼や画像検査では見つからないのです。手術後、時間が経過するにつれて、それが次第に大きくなってくると、再発として検出されるようになります。乳癌に限らず、癌治療で最も大きな問題がこの再発です。
乳癌の場合、手術後に乳房内に遺残しているかもしれない細胞レベルの癌細胞を制御する目的で行われるのが放射線療法であり、他の臓器内の目に見えない転移を制御する目的で行われるのが化学療法(抗癌剤)、内分泌療法(女性ホルモン抑制療法)、分子標的療法(抗体療法など)などの薬物療法(術後補助療法)です。
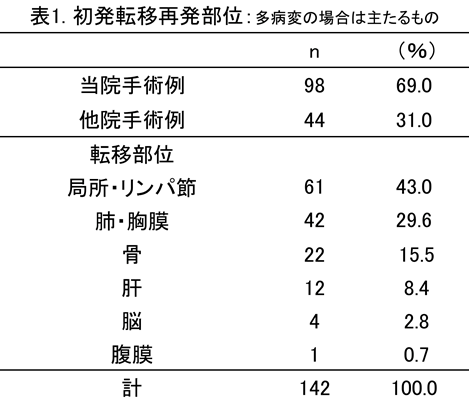
転移・再発乳癌は、初回再発後徐々に多臓器へ転移し、肺、肝、脳などへの転移が最終死因となります。最近14年間に当院で治療を行った経過と転帰が明らかな、stage 4を除く術後再発転移142例(当院術後98例、他院術後44例)の転帰を示します。初回再発部位(複数の場合は主たるもの)は、局所・リンパ節 43.0% > 肺・胸膜 29.6% > 骨 15.5% > 肝 8.4% > 脳 2.8% の順で、初回手術から再発までの期間は平均49.9か月、術後3〜4年の間が最も多く、骨転移は術後5年以降の再発が多くなっています。
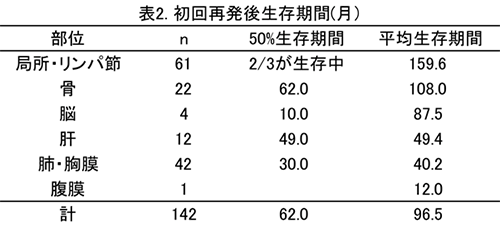
初回再発後の平均生存期間は96.5ヶ月、50%生存期間は62カ月、5年生存率は46%、10年生存率は27.6%。 初回再発後の平均生存期間は、初再発部位別では、肺・胸膜40ヶ月 < 肝49ヶ月 < 脳87ヶ月 < 骨108ヶ月 < 局所・リンパ節 159ヶ月の順に短く、局所、リンパ節、骨への転移は生命危険度が少なく、肺、胸膜、肝、脳への転移は生命危険度が高いことがわかります。 。
subtype別では、Luminal-HER2(+)型 131ヶ月 > Luminal-HER2(-)型 107ヶ月 > HER2型 46ヶ月 > Triple-negative(TN)型 27カ月と、TN型の予後が最も不良で、Luminal型では、HER2(+)例が(-)例より予後良好(p<0.0001)で、抗HER2療法の効果が示唆されます。。
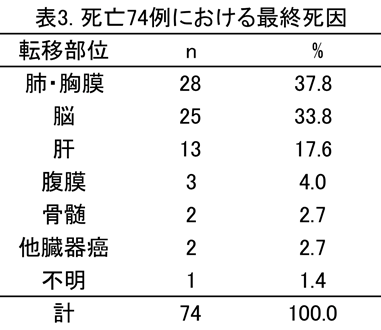
死亡74例(52.1%)の主たる最終死因は、肺・胸膜転移37.8% > 脳転移33.8% > 肝転移17.5%の順で、初回再発部位が局所・リンパ節や骨の場合、以後の脳、肺・胸膜、肝への転移が、肺・胸膜、肝の場合はその進行か脳転移が、脳転移の場合は他臓器へ転移することなく脳転移の進行が死因となります。。
以上のように、当院の治療成績に関する限り、転移・再発乳癌は肺・胸膜、脳、肝転移が最終死因となりますが、初回再発部位は転帰と関係し、局所・リンパ節、骨の転移再発の予後が良好で、脳、肺・胸膜転移が不良でした。また多変量解析では、ER発現やHER2発現は転移・再発乳癌の予後に大きく影響します。。
転移再発後の治療は、術後再発予防の治療と同様にsubtype型に基づく治療が基本になりますが、再発予防治療とは治療目標が基本的に異なります。転移再発巣を完全に消失させることは非常に困難であり、また一度完全に消失(完全寛解)しても、しばらく経つとまた再燃するのが通常です。したがって、転移再発巣の治療の目的の主体は、それ以上の進行を抑制し、また、疼痛の緩和や生命危険度の高い臓器への二次転移を抑制し、それにより延命を計るのが主たる目的になります。このため、術後再発予防の治療のようにある特定数や期間の治療クールで終了ということにはならず、基本的にエンドレスになります。たとえ、完全寛解になっても、治療をいつ終了するのかは非常に難しい問題です。ですから、術後の再発予防治療をきちんと受けることが如何に大切か理解できると思います。
局所再発、所属リンパ節転移、骨転移などの生命危険度が低い場合、他の生命危険度の高い臓器への転移を抑制することが治療の目的となります。局所再発や腋窩リンパ節転移では、(可能であれば)切除も有効な治療で、放射線療法も有用な治療法です。骨転移などでは、特に何もせずに内分泌療法で十分だとする意見もあります。しかし、PET/CTなどの検査を行って、FDG の集積程度から転移巣の増殖活性や広がりをきちんと評価することが大切で、増殖活性が高い場合や、溶骨性病変で広汎な場合は、二次転移の可能性が高くなりますので、抗癌剤やビスフォスフォネート剤などの投与が必要になります、また、疼痛がある場合は、放射線療法の併用も必要になります。。
生命危険度の高い転移の場合は、強力な抗癌剤を中心とした薬物療法、分子標的療法、放射線療法などを組み合わせた集学的治療が必要になります。脳転移の場合、脳外科による転移病巣の切除と放射線療法の併用がかなりの効果を示します。当院では脳転移後10年以上健在のケースが3例おられます。